Ο Γναθοχειρουργός Dr Ψωμαδέρης έχει εμπειρία σε εκατοντάδες περιστατικά κατάγματος Κρανίου – Προσώπου και αυτό που παίζει το πιο σημαντικό ρόλο είναι η εμπειρία του Γιατρού, η άμεση αντιμετώπιση του προβλήματος και η χρήση όλων των σύγχρονων και κατάλληλων μεθόδων που απαιτεί η κάθε περίπτωση.

ΣΥΝΤΟΜΕΣ ΠΛΗΡΟΦΟΡΙΕΣ
1-3 ώρες
Γενική αναισθησία
Αξονική Τομογραφία Σπλαχνικού Κρανίου
1 μήνας
ΚΑΤΑΓΜΑΤΑ ΚΡΑΝΙΟΥ – ΠΡΟΣΩΠΟΥ
Κατάγματα Κρανίου – Προσώπου – Η ταξινόμηση των καταγμάτων διαφέρει ανάλογα με (α.) τη βαρύτητα και (β.) την ανατομική θέση της κάκωσης.
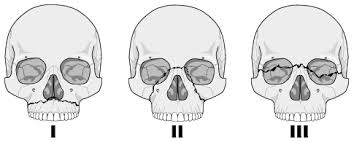
(α.) Ανάλογα με τη βαρύτητα τα κατάγματα ταξινομούνται ως:
Στα κατάγματα αυτά η χρήση υλικού οστεοσύνθεσης είναι περιττή. Η ακινητοποίηση των καταγματικών κολοβωμάτων με συντηρητικά μέσα αρκεί για να ολοκληρωθεί η οστική επούλωση.
Πρόκειται για κατάγματα κατά τα οποία έχει επέλθει πλήρης λύση της οστικής συνέχειας. Η πλειονότητα των περιπτώσεων αυτών των κακώσεων θεραπεύεται με πλάκες και βίδες εσωτερικής οστεοσύνθεσης.
Πρόκειται για κατάγματα με πολλαπλές και αλληλοτεμνόμενες καταγματικές γραμμές. Στις περισσότερες περιπτώσεις, αντιμετωπίζονται όπως τα απλά κατάγματα, δηλαδή με εσωτερική οστεοσύνθεση. Δεν αποκλείεται, όμως, να χρειαστεί και εξωτερική οστεοσύνθεση ανάλογα με την περίπτωση.
Δηλαδή, κατάγματα στα οποία ένα μέρος του οστού έχει χαθεί, καθιστώντας αδύνατη τη φυσιολογική οστική συνέχεια.
Ως επιπλεγμένα κατάγματα αναφέρονται εκείνα στα οποία, πέραν της οστικής κάκωσης, συνυπάρχουν και άλλες κακώσεις ή επιπλοκές όπως π.χ. η τρώση του προσωπικού νεύρου από το αιχμηρό οστικό άκρο ενός κατάγματος του κονδύλου της κάτω γνάθου. Και σε αυτόν τον τύπο κατάγματος, χρησιμοποιείται η μέθοδος αποκατάστασης της εσωτερικής οστεοσύνθεσης. Παρ’ όλα αυτά, η διαφορά στη βαρύτητα της κάκωσης οδηγεί στην ανάγκη για άμεση και συνδυασμένη θεραπεία προκειμένου να διασωθεί η ευγενής δομή που έχει υποστεί την κάκωση.
Δηλαδή, κατάγματα στα οποία το δέρμα ή ο βλεννογόνος που καλύπτει το οστικό τραύμα παραμένουν ακέραια και δεν διατρέχουν κίνδυνο επιμόλυνσης από το εξωτερικό περιβάλλον.
Στα κατάγματα αυτά, τα οστικά άκρα έρχονται σε άμεση επαφή με το εξωτερικό περιβάλλον διαμέσου μιας τραυματικής ασυνέχειας του υπερκείμενου δέρματος ή βλεννογόνου. Ο κίνδυνος επιμόλυνσης και περαιτέρω επιπλοκών όπως η καθυστερημένη πώρωση ή οστεομυελίτιδα είναι μεγάλος. Για τα ανοικτά κατάγματα εφαρμόζεται τόσο η εσωτερική όσο και η εξωτερική οστεοσύνθεση ως μέθοδοι εκλογής για τη θεραπεία.
(β.) Ανάλογα με τη θέση τους τα Κατάγματα Κρανίου – Προσώπου ταξινομούνται ως:
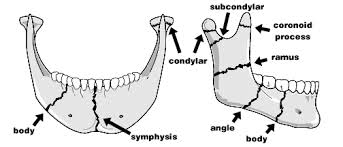
Κατάγματα της κάτω γνάθου, τα οποία περαιτέρω περιγράφονται ανατομικά ως κατάγματα του γενείου, της γωνίας, του σώματος, του κλάδου, του κονδύλου και της φατνιακής απόφυσης.
Κατάγματα του μέσου τριτημορίου του προσώπου, στα οποία περιλαμβάνονται το οβελιαίο κάταγμα και το κάταγμα της φατνιακής απόφυσης της άνω γνάθου. Επίσης, στα κατάγματα του μέσου τριτημορίου του προσώπου συγκαταλέγονται και τα κατάγματα Le Fort I, Le Fort II, Le Fort III, τα κατάγματα του ρινοηθμοειδικού συμπλέγματος, τα κατάγματα του ζυγωματοκογχικού συμπλέγματος και το κάταγμα του εδάφους του οφθαλμικού κόγχου.
Κατάγματα του άνω τριτημορίου του προσώπου, στα οποία περιλαμβάνονται το κάταγμα της οροφής του οφθαλμικού κόγχου και τα κατάγματα των μετωπιαίων οστών
ΣΥΧΝΕΣ ΕΡΩΤΗΣΕΙΣ
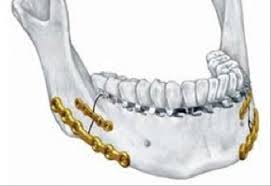
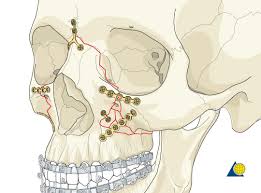
Στις μέρες μας η αποδοτικότερη μέθοδος αποκατάστασης της οστικής συνέχειας (πώρωση) είναι η εσωτερική οστεοσύνθεση, η οποία εφαρμόζεται στην πλειοψηφία των περιπτώσεων. Η εσωτερική οστεοσύνθεση υπερτερεί των άλλων μεθόδων καθώς προσφέρει την ταχύτερη λειτουργική αποκατάσταση της οστικής βλάβης, από όλες τις μεθόδους.
Η μέθοδος αποκατάστασης με εσωτερική οστεοσύνθεση, αφορά στην εφαρμογή πλακών, διαφορετικού μεγέθους ανάλογα με την ένδειξη, με προκατασκευασμένες οπές για τη διέλευση των βιδών, που προσαρμόζονται με κατάλληλους χειρισμούς ώστε να εφάπτονται στο φλοιώδες πέταλο των αναταγμένων καταγματικών επιφανειών και να εκτείνονται εκατέρωθεν της γραμμής του κατάγματος και στα δύο οστικά κολοβώματα (adaptation).
Η τοποθέτησή τους γίνεται με βίδες διαφόρων μηκών οι οποίες διαπερνούν το έξω φλοιώδες οστό και εισέρχονται στο σπογγώδες τμήμα του οστού χωρίς να φτάνουν στον εσωτερικό φλοιό του (μονοφλοιωτική οστεοσύνθεση).
Σε αντίθεση με παλιά, που οι πλάκες που χρησιμοποιούνταν ήταν μεγάλες, άκαμπτες, ισχυρές και η τοποθέτηση τους στην κάτω γνάθο γινόταν τις περισσότερες φορές με εξωστοματική προσπέλαση, στις μέρες μας οι πλάκες έχουν εξελιχθεί. Πλέον χρησιμοποιούνται μικρότερες, πιο εύκαμπτες και πιο κατάλληλες για το πρόσωπο πλάκες, με μονοφλοιωτικές βίδες, ώστε να αποφεύγονται τραυματισμοί σε γειτνιάζοντα μη οστικά μόρια όπως το αγγειονευρώδες δεμάτιο της κάτω γνάθου ή οι ρίζες των δοντιών. Συνήθως, τα συστήματα οστεοσύνθεσης των διαφόρων εταιρειών περιλαμβάνουν δύο έως τρία μεγέθη πλακών, διαφορετικά ως προς το πάχος τους και την αντοχή τους στις φορτίσεις, μαζί με τις αντίστοιχες βίδες.
Τα μεγέθη των πλακών διαφέρουν επίσης ως προς το μήκος τους αρχίζοντας από πλάκες με 4 οπές για 4 βίδες και φτάνοντας, ανάλογα με το εργοστάσιο κατασκευής τους, σε πλάκες με 12, 16 ή και περισσότερες οπές. Υπάρχει επίσης δυνατότητα επιλογής διαφορετικού σχήματος πλακών, όπως ευθείες, τοξοειδείς ή πλάκες σχήματος L, Τ, C, Υ, που εξυπηρετούν συγκεκριμένες θέσεις. Η επιλογή του πάχους της πλάκας, του μεγέθους και του σχήματος γίνεται ανάλογα με τη θέση και το είδος του κατάγματος. Όσον αφορά τις βίδες, διατίθενται σε μεγέθη ανάλογα με τις πλάκες, ενώ το μήκος τους κυμαίνεται από 4mm-16mm.
Πριν την τοποθέτησή τους, οι πλάκες διαμορφώνονται με τη βοήθεια ειδικών εργαλείων με τρόπο ώστε να εφάπτονται στην οστική επιφάνεια εκατέρωθεν της γραμμής του αναταγμένου κατάγματος και να επεκτείνονται επαρκώς και προς τις δύο καταγματικές πλευρές (adaptation). Τα μέταλλα ή τα κράματα μετάλλων που επιλέγονται για την κατασκευή μικροπλακών και βιδών, έχουν τις απαιτούμενες ιδιότητες με στόχο να μπορούν να κάμπτονται χωρίς να θραύονται και χωρίς να μειώνεται η αντοχή τους. Στη συνέχεια, και με την πλάκα ακινητοποιημένη στην επιθυμητή θέση, διανοίγονται τα οστικά φρεάτια για τις βίδες με την ανάλογη φρέζα, διαμέσου των οπών της πλάκας. Τέλος, οι βίδες κοχλιώνονται με σκοπό να ακινητοποιηθεί το κάταγμα εκατέρωθεν της γραμμής του κατάγματος. Η ακινητοποίηση που προκύπτει επιτρέπει μια ελάχιστη κινητικότητα των κολοβωμάτων, η οποία, όμως, είναι επιθυμητή. Η πώρωση που προκύπτει είναι έμμεση (with callus formation).
VIDEO